TRATAMIENTO DE LAS ENFERMEDADES PERIODONTALES
Milagro Julia Pineda Toledo. Interna de Estomatologìa de la U.I.G.V.
Internado Rural. Sede: Hospital de la Solidaridad. Comas
E-Mail: MPT-1974@hotmail.com
Tema expuesto el 18 de Junio del 2005.
Recibido el 09 de Julio, Publicado el 11 de Julio del 2005.
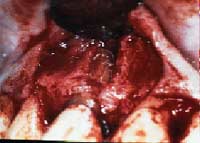
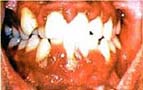
Las Periodontitis suele comenzar por una gingivitis. Es característica una abundante acumulación de sarro por debajo del borde gingival. Las encías se van desprendiendo progresivamente de los dientes y se produce una perdida ósea que incrementa la profundidad de las bolsas periodontales.
El tratamiento de las enfermedades periodontales se realiza en cuatro fases:
Fase I: Se realiza en todas las formas de periodontitis, consiste en una higiene oral adecuada, raspado y alisado radicular exhaustivo para eliminar los depósitos de sarro.
Fase II: Es la fase quirúrgica: curetaje, colgajo periodontal etc.
Fase III: Es la fase restaurativa; operatoria dental, prótesis etc.
Fase IV: Fase de mantenimiento, previa reevaluación de la fase I.
Clasificación de las enfermedades periodontales.
I.- Periodontitis Crónica.
A.- Localizada.
B..- Generalizada.
El mejor pronostico es cuando esta enfermedad se presenta en forma localizada, pero este también depende del grado de destrucción presente al momento del examen.
Tratamiento
- Terapéutica periodontal estándar (raspado, alisado radicular)
- Cirugía peridontal (curetaje, cirugía de colgajo con o si injerto óseo).
- Administración antibiótica (tetraciclina 250 mg. Cuatro veces al día o Metronidazol 250 mg. Tres veces al día durante siete días).
- Visitas periódicas al dentista una vez al mes por seis meses, luego cada tres meses.
II.- Periodontitis agresiva.
A.- Localizada.
B.- Generalizada.
Hay evidencia grave de rápida destrucción ósea que por lo común es generalizado.
El grado de inflamación gingival varia de proliferativa grave a escasa inflamación clínica.
Tratamiento.
- terapéutico convencional.
- Colgajo periodontal.
- Control de placa meticuloso.
- Terapia antibiótica: Tetraciclina 250 mg. Cuatro veces al día de 7 14 días.
III.- Periodontitis como una manifestación de enfermedades sistémicas.
A.- Asociado con desordenes hematológicos.
1.- Neutropenia adquirida.
2.- Leucemias.
3.- Otros.
Los pacientes leucémicos presentan una marcada susceptibilidad a la infección, tendencia a la hemorragia y los efectos de la quimioterapia debén tenerse en cuanta.
El plan de tratamiento comprende:
Inter. Consulta al medico tratante.
Antes de la quimioterapia estructurar al plan de tratamiento periodontal.
Monitoreo diario de los valores hematológicos de laboratorio (tiempo de coagulación tiempo de sangría, tiempo de pro trombina, recuento de plaquetas).
Tratamiento:
- Profilaxis antibiótica (antes de cualquier tratamiento periodontal).
- Extracción de dientes infecciosas o que no se le puede dar mantenimiento, diez días antes del inicio de la quimioterapia.
- Terapéutica convencional, cuidadosa usando torundas de algodón embebidas en peroxido de hidrógeno al 3%.
- Instrucción precisa de higiene oral.
- Control de placa.
B.- asociados con desordenes genéticos.
- Neutropenia ciclica y familiar.
- Síndrome de down.
- Síndrome de Deficiencia de adhesión Leucocitaria.
- Síndrome de Papillon Lefevre.
- Síndrome de Chediak Higashi.
- Síndrome de Histiositosis.
- Enfermedad de almacén de Glicógeno.
- Agranulocitosis infantil genética.
- Síndrome de cohen.
- Sindrome de Ehlers Danlos.
- Hipofosfatasia.
- Diabetes Mellitus.
- Otros.
Todos estos trastornos sistemáticos predisponen a la enfermedad Periodontal.
Neutropenia Cíclica.
Pacientes susceptibles a la infección, reacción Periodontal a la inflamación exagerada.
El tratamiento se realiza solo durante la remisión de la enfermedad.
Tratamiento.
- Profilaxia antibiótica.
- Terapéutica convencional (raspado y alisado radicular cuidadoso).
- Instrucción de higiene oral.
- No se usaran: aminoporinas, barbitúricos nicloranfenicol porque han sido vinculados como posibles causantes de la enfermedad.
Diabetes.
El paciente diabético requiere precauciones especiales previas a la terapéutica Periodontal.
El plan de tratamiento comprende:
Inter. Consulta con el medico tratante.
Análisis de las pruebas del laboratorio: Glucosa en sangre en ayunas, prueba de tolerancia a la glucosa, glucosa en orina.
Tratamiento.
- Profilaxia antibiótica: dos días antes del tratamiento y post terapéutica.(primer antibiótico de elección es la penicilina).
- La fase I del tratamiento Periodontal se hara preferentemente por las mañanas ya que es en este momento en que los niveles de glucosa se encuentra óptimos porque se a aplicado la insulina respectiva.
- La fase II se hara la manipulación de los tejidos de forma atraumatica y durante poco tiempo.
- La fase III se realiza sin ninguna restricción.
- La fase IV previa reevaluación de la fase I.
IV.- Enfermedades Periodontales Necrotizantes.
A.- Gingivitis Ulcerativas Neurotizarte (GUN).
B.- Periodontitis Ulcerativa Necrotizante (PUN).
El tratamiento consiste :
En alivio de la inflamación gingival, alivio de síntomas: fiebre malestar general y corrección de la enfermedad sistémica que contribuye al inicio o progreso de la enfermedad.
Se deberá tener impresión general de los antecedentes del paciente como: Enfermedades recientes, alimentación, tipo de trabajo, horas de descanso.
Observar la apariencia general: Estado nutricional, aparente sensibilidad o debilidad.
Realizar la palpación de las áreas submaxilar y submentoniana para detectar agrandamientos de los ganglios linfáticos.
El examen bucal se realizara en busca de la Lesión característica, determinar presencia de capuchones pericoronales, bolsas periodontales e irritantes locales.
Tratamiento:
- Aislar y secar las lesiones.
- Anestesia local.
- Retiro de la seudomembrana y restos superficiales no adheridos.
- Limpiar el área con agua tibia.
- Eliminación del calculo superficial.
- El raspado subgingival y curetaje están contra indicados por posibilidad de extender la infección dentro de los tejidos mas profundos o causar bacteriemias.
- Las extracciones o cirugías se posponen hasta que el paciente este libre de síntomas, por cuatro semanas.
- Reevaluación en 24 horas.
Instrucciones para el paciente.
- evitar tabaco, alcohol y condimentos.
- Realizar enjuagatorios con : mezclas de partes iguales de peroxido de hidrógeno al 3% con agua tibia cada 2 horas.
- Evitar ejercicios físicos excesivos.
- Evitar exposición prolongada al sol.
- Limitar el cepillado solo eliminar los restos superficiales, con dentífrico suave.
- Usar hilo dental.
Después de 24 horas:
- Dolor a disminuido.
- Hay retracción de la encía que expone los cálculos: usar raspadores y curetas.
Después de 48 horas:
- Repetición del raspado y alisado radicular.
- Instrucciones al paciente para los procedimientos del control de placa.
Después de 72 Horas:
- Raspado y alisado de las superficies dentales.
- Revisión del control de placa.
Cita en una semana y luego al mes.
Si se requiere cirugía: Se dará una terapia antibiótica con penicilina u otros antibióticos cada 4 o 6 horas.
No deberán usarse fenoles, nitratos de plata, ácido crómico ya que son agentes necrosantes que alivia el dolor pero destruyen las terminaciones nerviosas de las encias.
Tratamiento de soporte:
Ingesta abundante de liquido.
Administración de analgésicos.
Reposo en cama.
Ingesta de preparación multivitamínica.
Terapéutica de vitaminas B y C
V.- Abcesos del periodonto:
A.- Abceso gingival.
B.- Abceso periodontal.
C.- abceso pericoronal.
A.- Abceso gingival.: Lesión de la encia marginal o interdental.
Tratamiento:
- Anestesia local.
- Incisión para el drenaje.
- Limpieza con agua tibia y gasa.
- Enjuagues con agua tibia cada 2 horas.
- Reevaluación del paciente en 24 horas.
Después de 24 horas:
- Anestesia local.
- Raspado de la zona.
- Si la lesión es muy grande: su eliminación deberá ser quirúrgica.
B.- Abceso periodontal. El objetivo del tratamiento es aliviar el dolor, controlar la extensión de la infección y establecer el drenaje.
Se puede realizar el drenaje de dos formas:
a) Drenaje a traves de la bolsa.
- Anestesia local.
- Introducción de un instrumento (instrumento plano) dentro de la bolsa para distender la pared de la bolsa periodontal.
- Luego introducir una cureta en el interior de la bolsa para establecer el drenaje.
a) Drenaje por incisión externa.
- Aislar el abceso con gasa.
- Limpiar con solución antiséptica.
- Anestesia local.
- Incisión vertical.
- Después del drenaje limpiar con agua tibia y antiséptico.
- Si el diente esta extruido rebajar el antagonista .
Instrucción para el paciente.
- Enjuagues cada hora con: Una cucharada de sal en un vaso con agua.
- Prescripción antibiótica: penicilina.
- Dieta abundante liquido.
- Reposo en cama.
- Analgésicos
VI.- Periodontitis Asociada con Lesiones Endodonticas.
A.- Lesiones combinadas Endoperiodontales.
Una infección Periapical originada por una infección pulpar puede tener una vía de fistulización desde el ápice a lo largo de la raíz a la encía convirtiéndose en una complicación.
- También la infección pulpar puede extenderse a través de un conducto accesorio directo ala encía o a la furcación causando perdida ósea.
El tratamiento será endodontico y mínimo tratamiento periodontal.
- Si una lesión endodontica de muchos años abarca el periodonto.
El tratamiento será endodontico y periodontal.
- La periodontitis marginal puede evolucionar al ápice de una raíz o un conducto accesorio e inducir una lesión pulpar secundaria.
El tratamiento será Periodontal y Endodontico.
- Una verdadera lesión combinada se presenta cuando dos lesiones separadas de origen endodontico y periodontal se unen y se realizan ambas terapéuticas.